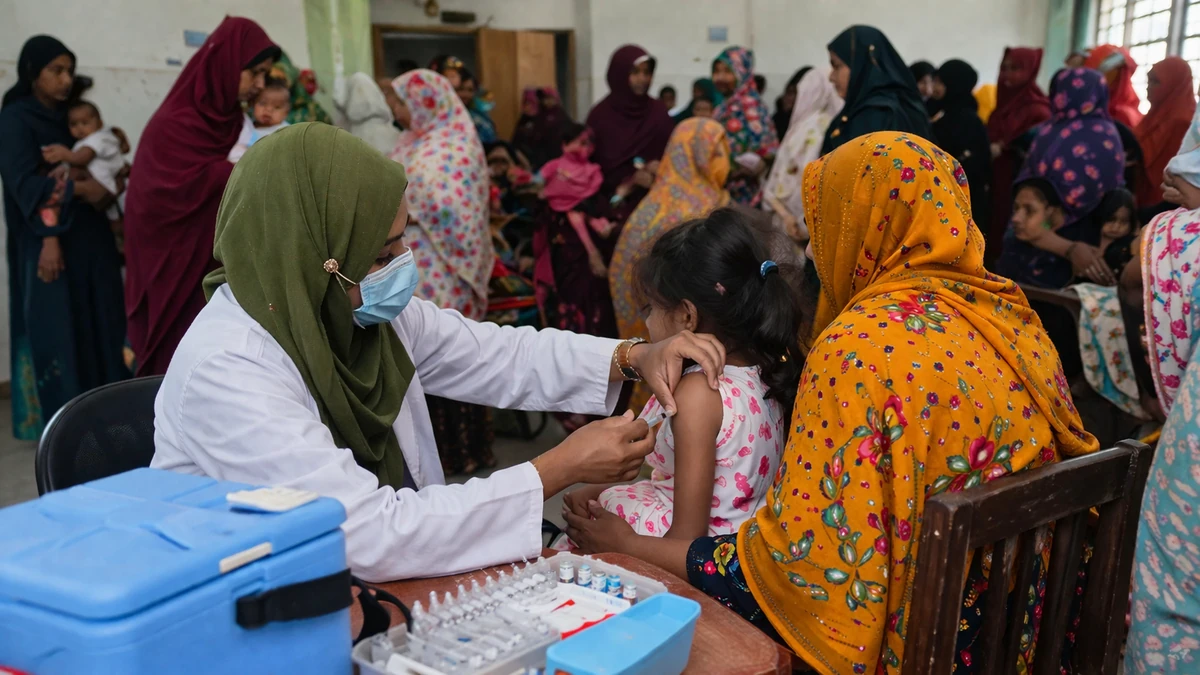
Une épidémie qui dépasse le cadre national
Au Bangladesh, la rougeole a de nouveau pris l’ampleur d’une crise sanitaire majeure. Selon les informations relayées au début du mois d’avril 2026, plus d’une centaine de décès seraient liés à cette flambée, tandis que les autorités ont engagé une campagne de vaccination d’urgence pour tenter d’enrayer la propagation. Le simple enchaînement de ces éléments — un virus bien connu, un vaccin disponible depuis longtemps, et pourtant des morts par dizaines puis par centaines — suffit à rappeler une réalité souvent oubliée dans les pays où la couverture vaccinale est plus solide : la rougeole n’a jamais cessé d’être une maladie grave.
Pour un lectorat français, belge, suisse, canadien francophone ou ouest-africain, le mot « rougeole » renvoie souvent à un souvenir d’enfance, à une maladie jugée ancienne, parfois banalisée. En Europe, elle ressurgit épisodiquement dans le débat public à la faveur de clusters, de controverses sur la vaccination ou d’alertes dans les écoles. En Afrique francophone, elle demeure au contraire un sujet de santé publique très concret, avec des flambées récurrentes lorsque les campagnes vaccinales sont perturbées ou incomplètes. C’est précisément ce qui fait de la situation bangladaise une affaire internationale : elle met en lumière, de manière brutale, la fragilité des systèmes de prévention face à un virus extraordinairement contagieux.
La gravité de l’épisode ne tient pas seulement au nombre estimé de morts. Elle tient aussi au signal qu’envoie le recours à une vaccination d’urgence. Lorsqu’un État décide d’élargir rapidement la couverture vaccinale au-delà du calendrier habituel, cela signifie généralement qu’il ne s’agit plus de contenir quelques cas isolés, mais bien de tenter d’interrompre une circulation communautaire déjà installée. En d’autres termes, la rougeole a franchi un seuil. Et quand ce seuil est dépassé dans un pays densément peuplé, traversé par d’importants flux humains et confronté à de fortes inégalités d’accès aux soins, la crise ne relève plus du seul fait divers sanitaire : elle devient un sujet de sécurité de santé publique à l’échelle régionale.
Le Bangladesh, pays de plus de 170 millions d’habitants, se trouve au cœur de dynamiques qui concernent bien au-delà de ses frontières : urbanisation rapide, vulnérabilité climatique, pression sur les infrastructures, mouvements transfrontaliers de travailleurs et de familles, accueil de populations déplacées. C’est ce cocktail qui transforme une épidémie évitable en alerte globale. La rougeole, en somme, agit ici comme un révélateur. Elle montre où se fissure la promesse d’une prévention universelle.
Pourquoi la rougeole reste l’un des virus les plus redoutables
Pour comprendre la portée de cette épidémie, il faut d’abord rappeler ce qu’est la rougeole. Contrairement à l’image parfois atténuée qu’en gardent certains pays à revenu élevé, il ne s’agit pas d’une simple maladie éruptive infantile. C’est une infection virale très contagieuse, capable de se transmettre avec une redoutable efficacité, en particulier dans les espaces clos, les logements surpeuplés, les écoles, les transports ou les camps de déplacés. Une seule personne infectée peut en contaminer beaucoup d’autres si la population alentour n’est pas suffisamment immunisée.
La maladie se manifeste d’abord par de la fièvre, une toux, un écoulement nasal, une conjonctivite, puis une éruption cutanée. Mais le danger ne s’arrête pas à ces symptômes. Dans les contextes de fragilité sanitaire, la rougeole peut entraîner des complications sévères : pneumonies, diarrhées aiguës, déshydratation, surinfections, encéphalites, voire des séquelles neurologiques. Chez les jeunes enfants, chez les personnes souffrant de malnutrition ou chez celles dont l’immunité est affaiblie, le risque de décès augmente considérablement.
C’est là une différence essentielle entre la perception de la maladie dans un grand centre hospitalier européen et sa réalité dans des zones où les soins intensifs pédiatriques, l’accès rapide à un médecin ou la disponibilité des traitements de soutien ne vont pas de soi. Ce que les systèmes de santé robustes parviennent souvent à absorber, des systèmes déjà fragilisés peuvent le subir de plein fouet. En matière de rougeole, le pronostic dépend autant du virus que du contexte social, nutritionnel et médical dans lequel il frappe.
Les autorités sanitaires internationales rappellent depuis des années qu’un vaccin hautement efficace existe, mais qu’il doit être administré de façon large et régulière pour garantir une immunité collective suffisante. Cela suppose non seulement une première dose, mais aussi une seconde dans de nombreux schémas vaccinaux. Or les moyennes nationales peuvent masquer des poches entières de sous-vaccination. Un pays peut afficher des taux globalement convenables tout en laissant s’accumuler, dans certaines régions ou certains groupes sociaux, des enfants non protégés. C’est souvent dans ces angles morts que les flambées démarrent.
Les dessous d’une crise : retards vaccinaux, pauvreté sanitaire et effets durables de la pandémie
Si une maladie évitable par la vaccination tue encore à cette échelle, la question n’est pas seulement biologique ; elle est politique, sociale et logistique. Le Bangladesh n’est pas confronté à une énigme médicale, mais à une combinaison de vulnérabilités bien identifiées. La première est celle des ruptures de vaccination. Dans les zones rurales isolées, dans les quartiers urbains défavorisés, dans les territoires fréquemment touchés par les inondations ou dans les communautés à forte mobilité, suivre le calendrier vaccinal complet relève parfois d’un parcours d’obstacles.
Il faut ici éviter une lecture simpliste qui consisterait à résumer la situation à un refus de vaccin. Le problème, dans de nombreux pays à revenu faible ou intermédiaire, tient souvent moins à l’adhésion de principe qu’à la capacité réelle d’atteindre les familles, de maintenir la chaîne du froid, d’identifier les enfants manquants, de garantir les rappels, de financer les équipes mobiles et d’assurer une surveillance épidémiologique fiable. Les défaillances peuvent être invisibles pendant des mois, voire des années, puis se manifester soudainement sous la forme d’une flambée.
La pandémie de Covid-19 a, à cet égard, laissé des traces durables. De nombreux pays ont vu leurs programmes de vaccination de routine ralentir, leurs personnels de santé être redéployés, leurs consultations préventives interrompues, leurs écoles fermées et leurs circuits de suivi perturbés. Ces retards ne produisent pas toujours des effets immédiats. Mais des cohortes d’enfants insuffisamment immunisés s’accumulent progressivement. La rougeole est l’un des premiers virus à exploiter cette faille, car elle a besoin de très peu d’espace pour se remettre à circuler.
Le Bangladesh concentre aussi des facteurs aggravants bien documentés : densité démographique très élevée, croissance urbaine rapide, inégalités d’accès aux soins, régions exposées aux catastrophes naturelles, pression sur les infrastructures et présence de populations particulièrement vulnérables. Dans un tel environnement, une baisse même ponctuelle de la couverture vaccinale peut avoir des conséquences disproportionnées. Là où un système robuste absorberait un choc, un système tendu en permanence peut basculer.
Il faut également compter avec la question de la nutrition. Dans les crises de rougeole les plus sévères, la malnutrition joue souvent un rôle déterminant dans la mortalité. Un enfant affaibli par des carences, par des maladies répétées ou par des conditions de vie précaires supportera beaucoup moins bien l’infection. C’est pourquoi la réponse à une flambée de rougeole ne peut jamais se limiter à l’envoi de vaccins. Elle suppose aussi des soins de soutien, des traitements pour les complications, une prise en charge rapide des cas graves, et parfois un appui nutritionnel.
Un défi structurel : densité urbaine, frontières poreuses et vulnérabilité climatique
Le cas bangladais rappelle à quel point les épidémies prospèrent dans les interstices du développement. Le pays est l’un des plus densément peuplés du monde. Dans les métropoles comme Dacca et dans de nombreux centres urbains secondaires, la promiscuité résidentielle, la pression sur les transports et l’encombrement des services publics peuvent accélérer la circulation d’un virus respiratoire extrêmement contagieux. Dans les quartiers informels ou les zones périurbaines en expansion rapide, les campagnes de santé publique ont souvent plus de mal à suivre le rythme de la croissance démographique.
À cela s’ajoutent des mouvements de population constants. Le Bangladesh est inséré dans un espace régional où les mobilités de travail, de voisinage, de commerce familial et de survie sont intenses. La circulation humaine, qu’elle soit régulière ou contrainte, complique le suivi des antécédents vaccinaux et rend plus difficile l’identification rapide des foyers. Lorsqu’une personne infectée se déplace d’un territoire à l’autre, l’épidémie cesse très vite d’être une affaire strictement locale.
La présence de populations déplacées ou réfugiées, notamment dans des zones déjà sous tension, renforce encore cette fragilité. Dans ces contextes, la priorité du quotidien est souvent l’accès à l’eau, à la nourriture, à un abri ou à des soins élémentaires. La vaccination, pourtant essentielle, devient tributaire de dispositifs humanitaires complexes, dépendants des financements internationaux et de l’accès au terrain. La rougeole exploite précisément ces situations d’entre-deux, quand la prévention n’est pas absente en théorie mais insuffisante dans la pratique.
Autre facteur trop souvent sous-estimé en Europe : le climat. Le Bangladesh est régulièrement exposé aux inondations, aux tempêtes et aux perturbations météorologiques majeures. Or une catastrophe naturelle désorganise vite les circuits de santé : centres fermés, routes impraticables, chaîne du froid perturbée, familles déplacées, promiscuité accrue dans les abris temporaires. Tous les ingrédients sont alors réunis pour permettre à un virus comme la rougeole de se diffuser rapidement. Parler de cette épidémie, c’est donc aussi parler d’infrastructures, d’aménagement du territoire et de résilience climatique.
En France comme dans d’autres pays européens, on a pris l’habitude de traiter la vaccination comme une question de santé individuelle et de pédagogie publique. Au Bangladesh, elle apparaît aussi comme une question d’organisation sociale, de robustesse institutionnelle et d’exposition environnementale. Cette différence de contexte est essentielle pour comprendre pourquoi une maladie théoriquement évitable peut encore tuer autant.
La vaccination d’urgence, un outil indispensable mais insuffisant à lui seul
Face à une flambée de cette ampleur, la campagne de vaccination d’urgence est la réponse la plus immédiate. Elle vise à recréer rapidement une barrière immunitaire dans les zones où le virus circule, en ciblant prioritairement les enfants, les territoires sous-couverts et les zones de forte densité. C’est une stratégie classique de santé publique, souvent employée lorsque les programmes de routine n’ont pas suffi ou lorsque l’épidémie révèle un déficit d’immunité accumulé.
Mais une campagne d’urgence n’a rien d’automatique. Son efficacité dépend de plusieurs conditions : disponibilité des doses, capacité logistique à les acheminer, qualité de la chaîne du froid, nombre d’agents mobilisables, information des familles, acceptation communautaire, sécurité des équipes sur le terrain et rapidité de la surveillance épidémiologique. Dans des contextes fragiles, chacun de ces maillons peut devenir un point de rupture.
Il faut aussi rappeler qu’on ne « rattrape » pas une épidémie uniquement avec des seringues. La rougeole exige en parallèle un repérage rapide des cas, un isolement autant que possible, une prise en charge des complications, des stocks de médicaments et de matériel, ainsi qu’un travail de communication publique de proximité. Si les parents n’identifient pas les symptômes, si les centres de soin sont trop éloignés ou saturés, ou si les rumeurs l’emportent sur les messages des soignants, la campagne peut perdre en efficacité.
Le mot-clé, dans ces situations, est la confiance. En santé publique, surtout dans l’urgence, la confiance vaut parfois autant que la logistique. Elle se construit avec des relais locaux, des personnels de santé connus, des enseignants, des responsables communautaires, des associations de terrain. C’est particulièrement vrai là où circulent des informations contradictoires ou là où les services publics sont perçus comme lointains. Les campagnes les plus efficaces sont souvent celles qui épousent les réalités du terrain au lieu de les survoler.
La vraie question, une fois le pic de crise passé, sera donc celle de l’après. L’enjeu n’est pas seulement d’éteindre le foyer actuel, mais d’empêcher la constitution d’une prochaine génération d’enfants insuffisamment protégés. Restaurer les programmes de vaccination de routine, améliorer l’enregistrement des doses, renforcer la surveillance, sécuriser les financements et rapprocher les soins des populations les plus exposées : voilà le chantier décisif. Sans cela, l’urgence risque de se répéter.
Ce que cette flambée dit au reste du monde, de Paris à Dakar
L’épidémie bangladaise ne doit pas être lue comme une tragédie lointaine, reléguée aux marges de l’actualité internationale. Elle rappelle d’abord une évidence que les pays européens redécouvrent à intervalles réguliers : même là où les systèmes de santé sont plus performants, la rougeole n’a pas disparu. La France, l’Italie, la Roumanie ou encore le Royaume-Uni ont déjà connu ces dernières années des résurgences liées à des baisses de couverture vaccinale ou à des retards de rattrapage. Les virus, eux, ne respectent ni les habitudes de confort ni les frontières administratives.
Pour les pays d’Afrique francophone, la leçon est encore plus immédiate. Beaucoup d’États connaissent déjà la difficulté de maintenir une couverture homogène entre capitales, villes secondaires, zones rurales et régions affectées par l’insécurité ou les catastrophes naturelles. Dans de tels contextes, la situation bangladaise fonctionne comme un miroir. Elle montre ce qui peut arriver lorsque les vulnérabilités s’additionnent : retards de vaccination, pauvreté sanitaire, densité de population, fragilité logistique et saturation des services.
Elle souligne aussi l’importance des coopérations internationales. Les campagnes contre la rougeole reposent souvent sur un financement composite associant État, organisations multilatérales, agences onusiennes et partenaires humanitaires. Or le contexte mondial est marqué par la concurrence entre urgences : conflits, déplacements forcés, crises alimentaires, aléas climatiques, reprise économique inégale. Le risque, dans cet empilement de priorités, est que la prévention de base passe au second plan. Pourtant, c’est justement cette prévention qui évite ensuite des coûts humains et financiers bien plus lourds.
Pour les voyageurs, les diasporas, les professionnels de santé et les autorités aux frontières, une flambée de rougeole dans un grand pays très connecté change aussi la donne. Elle conduit à réexaminer les recommandations vaccinales, à renforcer la vigilance sur les symptômes importés et à rappeler l’importance d’un statut vaccinal à jour. Là encore, l’expérience du Covid a modifié les réflexes collectifs : l’information sanitaire internationale est devenue un élément ordinaire de la mobilité.
En filigrane, l’affaire bangladaise pose une question politique universelle : combien de morts faut-il pour qu’une maladie évitable soit considérée comme une priorité durable, et non comme une urgence passagère ? Dans l’espace médiatique mondial, les crises les plus spectaculaires captent l’attention ; les autres, plus silencieuses, s’installent. La rougeole appartient souvent à cette seconde catégorie. Elle tue moins bruyamment qu’une pandémie nouvelle, mais elle tue d’autant plus injustement que l’on sait comment la prévenir.
Une alerte sévère sur l’état du contrat sanitaire mondial
Au fond, l’épidémie au Bangladesh raconte moins le retour d’une maladie ancienne que l’usure d’un contrat sanitaire mondial. Ce contrat implicite promettait qu’avec des vaccins éprouvés, des chaînes d’approvisionnement rodées et des programmes internationaux solides, les décès massifs dus à la rougeole appartiendraient progressivement au passé. La réalité de 2026 dit autre chose : quand les systèmes sont fragilisés, quand les inégalités territoriales persistent, quand les crises se superposent et quand la prévention décroche, le passé revient vite.
Cette flambée agit donc comme un avertissement. Elle rappelle qu’en santé publique, le succès se mesure souvent à ce qu’on ne voit pas : les chaînes de transmission interrompues, les hospitalisations évitées, les enfants qui n’entrent jamais dans les statistiques mortuaires. À l’inverse, lorsqu’une campagne d’urgence devient nécessaire, c’est qu’une série de protections ordinaires ont déjà cédé. Ce n’est pas seulement l’échec d’un rendez-vous vaccinal ; c’est la défaillance d’un ensemble.
Le Bangladesh n’est ni un cas isolé ni une exception incompréhensible. Il est aujourd’hui l’un des visages les plus visibles d’un déséquilibre plus large. Dans un monde où les mobilités s’intensifient, où les catastrophes climatiques désorganisent les services essentiels, où les financements internationaux se fragmentent et où les soins de base restent inégalement répartis, la rougeole retrouve un terrain favorable. Le scandale n’est pas que le virus circule encore ; le scandale est que l’on s’en étonne à chaque fois.
Pour les lecteurs francophones, en Europe comme en Afrique, la leçon est claire. La vaccination n’est pas un acquis abstrait mais une infrastructure vivante, qui exige continuité, proximité, confiance et moyens. Lorsqu’elle faiblit quelque part, c’est tout l’édifice de la prévention mondiale qui se fissure. La flambée bangladaise ne parle pas seulement du Bangladesh. Elle parle de la valeur réelle accordée, partout, à la santé publique de première ligne. Et elle rappelle avec sévérité qu’en matière de rougeole, le prix du relâchement se paie encore en vies humaines.


0 Commentaires