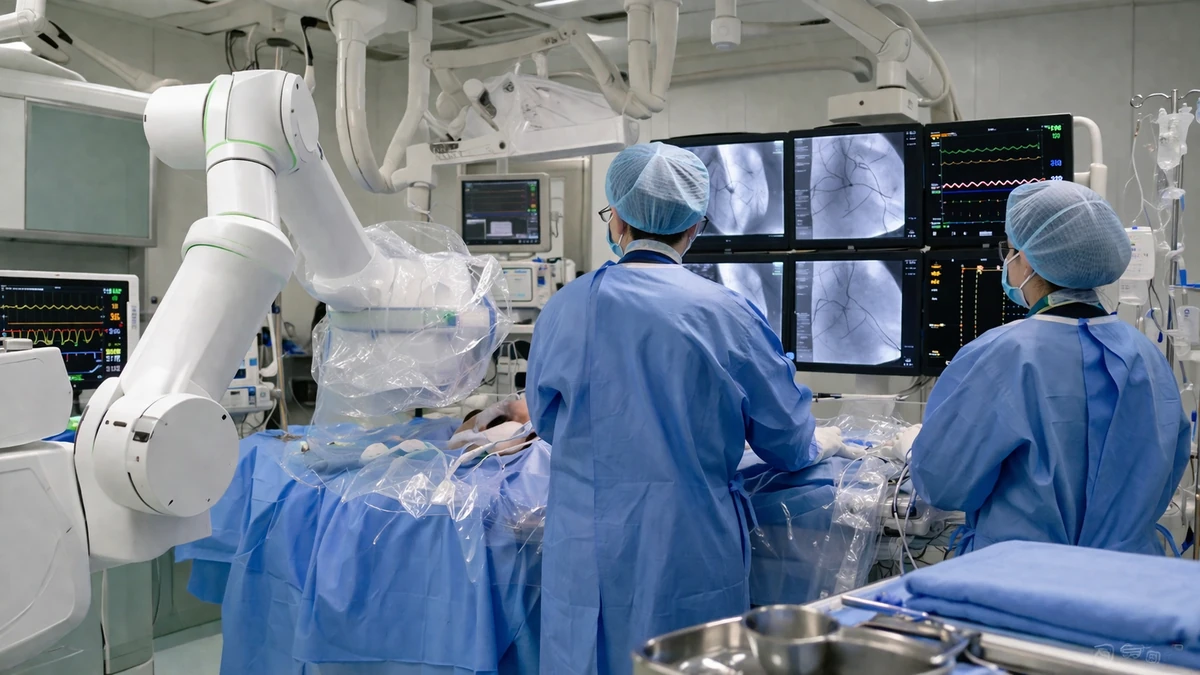
Un cap symbolique pour la médecine coréenne
En Corée du Sud, les annonces technologiques abondent souvent, au risque de se ressembler. Mais celle faite par le centre hospitalier Asan de Séoul, l’un des plus grands établissements universitaires du pays, mérite qu’on s’y arrête. L’hôpital a confirmé l’entrée en usage clinique d’un robot coréen de cardiologie interventionnelle, destiné à assister les praticiens lors d’actes sur les artères coronaires. Dit autrement : il ne s’agit plus d’un prototype présenté dans un salon, ni d’une démonstration pour investisseurs, mais d’un équipement réellement introduit dans le parcours de soin de patients.
Pour un lectorat francophone, l’enjeu peut paraître technique. Il ne l’est qu’en apparence. La cardiologie interventionnelle est l’un des piliers de la médecine moderne d’urgence. C’est elle qui permet, lors d’un infarctus ou d’un rétrécissement sévère des artères du cœur, de remonter jusqu’à la lésion à l’aide d’un cathéter, puis de la traiter, souvent par la pose d’un stent. Dans cet univers d’extrême précision, où chaque minute compte et où le geste médical est au millimètre près, l’arrivée d’un robot d’assistance développé localement constitue à la fois une avancée industrielle et un test grandeur nature.
Ce qui se joue à Séoul dépasse le seul prestige national. Depuis des années, la Corée du Sud cherche à sortir du rôle de puissance manufacturière brillante mais dépendante, pour devenir un acteur de premier rang dans les technologies médicales à haute valeur ajoutée. Le pays est déjà bien installé dans les semi-conducteurs, les écrans, l’automobile, la robotique de service ou encore la santé numérique. Mais les dispositifs médicaux lourds et les robots de procédure demeurent un territoire plus difficile, longtemps dominé par des groupes étrangers. En introduisant un robot coréen dans un grand hôpital de référence, Séoul envoie donc un message clair : la souveraineté technologique ne se limite plus aux puces électroniques ou aux batteries.
Pour autant, il faut éviter l’enthousiasme mécanique. Le fait qu’un appareil soit utilisé en conditions réelles ne signifie pas qu’il a déjà prouvé sa supériorité clinique, ni qu’il sera rapidement adopté dans tout le pays. Dans le domaine médical, la vraie histoire commence souvent après l’annonce. Elle se mesure dans la durée : sécurité, fiabilité, courbe d’apprentissage, coût, maintenance, bénéfice tangible pour les patients. C’est précisément là que le cas coréen devient passionnant à observer, y compris depuis la France, la Belgique, la Suisse, le Québec ou plusieurs pays d’Afrique francophone où les questions d’accès, de coûts et de transfert technologique sont tout aussi cruciales.
Ce que fait réellement un robot de cardiologie interventionnelle
Pour comprendre l’importance de cette entrée en service, il faut revenir à ce qu’est la cardiologie interventionnelle. Contrairement à la chirurgie cardiaque à cœur ouvert, elle repose sur des gestes mini-invasifs. Le médecin insère un guide très fin, puis un cathéter dans le réseau vasculaire, généralement par l’artère du poignet ou de l’aine, avant de progresser jusqu’aux coronaires. Sous contrôle radiologique, il traverse la zone rétrécie, la dilate et peut y laisser un stent, petit ressort métallique qui maintient l’artère ouverte.
Dans ce cadre, le robot n’est pas un médecin autonome. Il ne “décide” pas à la place du praticien, pas plus qu’il ne remplace l’intelligence clinique, l’évaluation du risque ou la capacité à gérer un imprévu. Il s’agit d’un système d’assistance, commandé par l’opérateur, qui vise à améliorer la précision des mouvements et à réduire certaines contraintes physiques du geste. L’image fantasmatique d’une machine opérant seule appartient encore largement à la science-fiction. En réalité, on est plus proche d’un poste de pilotage sophistiqué que d’un substitut au cardiologue.
Pourquoi un tel outil attire-t-il l’attention ? D’abord parce que le geste coronarien exige une régularité extrême. Le praticien manipule des instruments très fins dans un environnement anatomique complexe, parfois tortueux, toujours sous tension clinique. Même chez les meilleurs spécialistes, la fatigue accumulée au cours de procédures longues peut avoir un impact sur le confort de travail. Ensuite, parce que ces interventions sont réalisées sous imagerie aux rayons X. Les équipes portent des protections, notamment des tabliers plombés, mais l’exposition répétée aux radiations et la charge musculo-squelettique constituent depuis longtemps un sujet de préoccupation.
Le robot promet donc deux bénéfices potentiels. Le premier concerne la précision gestuelle : micro-ajustements plus stables, mouvements reproductibles, moindre effet des tremblements ou de la fatigue. Le second touche à la sécurité du personnel : l’opérateur peut, selon la configuration, travailler à distance relative de la source d’irradiation, depuis une console, plutôt qu’au bord immédiat de la table. Pour des lecteurs habitués aux débats sur les conditions de travail à l’hôpital — un thème aussi sensible à Paris, Bruxelles, Genève, Dakar ou Abidjan qu’à Séoul — cet aspect n’est pas secondaire. Un outil médical ne se juge pas seulement à l’aune du patient traité, mais aussi des conditions dans lesquelles travaillent celles et ceux qui soignent.
Il reste cependant une nuance essentielle : plus de précision technique ne signifie pas automatiquement meilleur pronostic clinique. Entre la beauté d’un geste et le bénéfice réel pour le malade, il existe tout l’espace de l’évaluation scientifique. Réduction des complications ? Diminution des réinterventions ? Procédures plus sûres dans les lésions complexes ? Temps d’intervention compatible avec l’urgence ? Ce sont ces réponses, et non l’effet de nouveauté, qui détermineront la valeur réelle du robot coréen.
Pourquoi l’« indigénisation » technologique compte tant en Corée
Le terme de « robot coréen » ne relève pas seulement du patriotisme industriel. En Corée du Sud, comme dans d’autres économies très avancées mais dépendantes de chaînes d’approvisionnement mondiales, la question de la production nationale de technologies critiques est devenue centrale. Ces dernières années, la pandémie, les tensions logistiques internationales, les fluctuations monétaires et les rivalités commerciales ont rappelé à quel point un pays peut être vulnérable lorsqu’il importe l’essentiel de ses équipements stratégiques.
La cardiologie interventionnelle illustre bien cette dépendance. Ce secteur repose sur un ensemble complexe d’équipements, de logiciels et de consommables : systèmes d’imagerie, stents, cathéters, guides, consoles, pièces détachées, maintenance spécialisée. Lorsqu’un maillon clé dépend largement d’acteurs étrangers, les hôpitaux se retrouvent exposés à des arbitrages qui les dépassent : délais d’approvisionnement, hausses tarifaires, conditions de service après-vente, mises à jour logicielles, voire stratégies commerciales décidées à l’autre bout du monde.
Pour la Corée, disposer d’une alternative nationale ouvre plusieurs marges de manœuvre. D’abord une marge de négociation : l’existence d’un acteur local peut peser sur les prix et les conditions contractuelles. Ensuite une marge d’adaptation : un fabricant proche des équipes cliniques peut, en théorie, réagir plus vite aux besoins du terrain. Dans les dispositifs médicaux robotisés, les retours d’usage comptent énormément. Ergonomie d’une interface, compatibilité avec l’organisation du bloc, temps d’installation, protocole de stérilisation, intégration avec les systèmes d’imagerie hospitaliers : autant de détails qui font la différence entre une innovation séduisante sur le papier et un outil réellement adopté.
Vu d’Europe ou d’Afrique francophone, ce raisonnement n’a rien d’exotique. Il fait écho à des débats très familiers sur la souveraineté sanitaire, la relocalisation, la dépendance aux grands fournisseurs et la place de l’industrie dans les politiques de santé. En France, la crise du Covid-19 a relancé avec force ces discussions. Dans de nombreux pays africains, la question se pose avec encore plus d’acuité : comment accéder à des technologies médicales avancées sans subir totalement les règles du marché mondial ? Le cas coréen ne fournit pas un modèle clé en main, mais il montre qu’une stratégie industrielle patiente, appuyée sur de grands centres hospitaliers, peut permettre à un pays de monter en gamme.
Il faut toutefois se garder d’une lecture triomphaliste. L’« indigénisation » d’une technologie n’est pas une fin en soi. Un mauvais robot local ne vaut pas mieux qu’un bon robot importé. Le patriotisme économique a ses limites, surtout lorsqu’il s’agit de santé. Le véritable test reste donc double : l’efficacité clinique et la robustesse du service rendu. Sans cela, le label national ne pèsera pas longtemps face aux exigences du terrain.
Ce que les patients doivent vraiment demander
Lorsqu’un établissement annonce l’arrivée d’un robot médical, la première réaction du public est souvent la même : est-ce plus sûr ? La question est légitime, mais la réponse ne peut pas être binaire. En médecine, et plus encore en cardiologie d’intervention, le résultat dépend d’un ensemble de facteurs qui dépassent largement l’outil utilisé. La localisation de la lésion, sa longueur, l’état général des vaisseaux, l’âge du patient, ses antécédents, l’existence d’un diabète, d’une insuffisance rénale ou d’une situation d’urgence modifient fortement les perspectives.
Il faut donc résister au marketing implicite du mot « robot ». Un robot n’est pas une baguette magique. Il ne transforme pas automatiquement une procédure risquée en intervention bénigne. Il peut, dans certains cas, améliorer la constance du geste et le confort opératoire. Il peut aussi, selon les situations, introduire des contraintes nouvelles : temps de préparation, nécessité d’une équipe entraînée, indications plus restreintes au début de son déploiement. Dans les premiers mois, il est même probable que les cas sélectionnés soient ceux pour lesquels la technologie paraît la plus pertinente, c’est-à-dire des situations relativement standardisées et bien maîtrisées.
Pour les patients, la bonne question n’est donc pas « est-ce robotisé ? », mais plutôt : quel bénéfice concret dans mon cas ? S’agit-il d’une lésion adaptée à ce type de procédure ? Quelle expérience l’équipe a-t-elle avec ce système ? Que se passe-t-il si l’on doit convertir en technique manuelle ? Y a-t-il un surcoût ? Le remboursement est-il clair ? Les explications reçues en consultation sont-elles compréhensibles et honnêtes ? Dans tous les systèmes de santé, du plus universel au plus fragmenté, le danger est le même : confondre innovation visible et progrès réellement utile.
Cette pédagogie est d’autant plus importante que la robotisation médicale fascine. Dans l’imaginaire collectif, elle évoque un futur rassurant, propre, exact, presque infaillible. Or la pratique clinique reste une affaire d’incertitude, de jugement humain et d’arbitrages. Comme pour les trains à grande vitesse ou les voitures électriques, l’innovation n’est pas seulement une promesse technique : c’est aussi une infrastructure, un apprentissage, un coût d’usage, une organisation. Les lecteurs francophones, habitués à ce que les politiques publiques entourent la santé d’un fort enjeu social, comprendront aisément cette nuance. Ce qui compte au final, ce n’est pas que la machine soit nouvelle, mais qu’elle améliore réellement le service rendu au malade sans creuser inutilement les inégalités d’accès.
Les obstacles très concrets qui attendent les hôpitaux
Du point de vue hospitalier, l’introduction d’un robot de cardiologie interventionnelle n’est jamais un simple achat. C’est une transformation d’organisation. Il faut former les cardiologues interventionnels, mais aussi les infirmiers de bloc, les manipulateurs radio, les techniciens biomédicaux et parfois les équipes informatiques. Il faut revoir les circuits, adapter les gestes préparatoires, s’assurer que les procédures de stérilisation et de sécurité sont impeccables, définir des protocoles en cas de panne ou de conversion rapide vers une technique classique.
Ce point est fondamental. Dans les grands hôpitaux, notamment ceux qui traitent les cas les plus complexes, la robustesse organisationnelle compte autant que la performance théorique de l’appareil. Un équipement sophistiqué mais difficile à déployer au quotidien peut vite devenir un objet de prestige plus qu’un outil de soin. Les directions hospitalières examinent donc plusieurs variables à la fois : coût d’acquisition, espace nécessaire, coût des consommables, fréquence d’utilisation possible, durée des procédures, maintenance, disponibilité des pièces, qualité de la hotline technique, mises à jour logicielles, compatibilité avec les installations existantes.
La Corée du Sud, sur ce point, ne diffère pas de l’Europe. Les hôpitaux raisonnent de plus en plus en termes de soutenabilité, pas seulement de performance. Un centre comme l’Asan Hospital a les moyens humains, financiers et techniques d’absorber une phase d’apprentissage. C’est une autre affaire pour des établissements de taille moyenne. Même si la technologie s’avère convaincante, son extension au-delà des très grands centres dépendra de critères prosaïques : retour sur investissement, accompagnement industriel, politique de remboursement, modèles de financement publics ou privés.
À cela s’ajoute la maintenance, souvent parent pauvre des récits sur l’innovation. Or, dans les pays où les budgets hospitaliers sont contraints, c’est fréquemment là que se joue la différence entre un projet durable et un équipement sous-utilisé. La promesse d’un fabricant national est justement de pouvoir intervenir plus vite, fournir les pièces plus rapidement et ajuster le produit au terrain. Mais cette promesse doit encore être tenue dans la durée. Un réseau de service après-vente efficace, sécurisé et réactif est presque aussi important que l’acte médical lui-même.
Enfin, la formation n’est pas un détail. Les nouvelles technologies créent des courbes d’apprentissage. Dans un environnement de haute intensité comme la cardiologie interventionnelle, on ne peut pas se permettre une appropriation improvisée. Les sociétés savantes, les autorités sanitaires et les hôpitaux devront donc, à terme, définir des standards : qui peut utiliser la machine, après quelle formation, dans quelles indications, avec quel suivi des résultats. Là encore, l’expérience coréenne sera observée de près.
Le vrai juge de paix : les données, pas le récit national
Dans cette séquence, la tentation est grande pour les pouvoirs publics comme pour l’industrie de transformer l’événement en preuve immédiate de réussite. Ce serait une erreur. Le passage du laboratoire ou de la démonstration commerciale à l’usage clinique est une étape importante, certes, mais seulement une étape. La crédibilité d’un robot médical se bâtit ensuite dans les registres, les études comparatives, le suivi des complications, l’analyse des temps de procédure, l’observation des doses de radiation réellement reçues par les équipes, et l’évaluation de la satisfaction comme de la fatigue des opérateurs.
Plusieurs questions seront particulièrement scrutées. Le robot permet-il de maintenir, voire d’améliorer, la précision sans allonger excessivement les interventions ? Est-il utile dans les cas complexes, ou surtout dans des lésions plus simples au début de son usage ? La réduction de l’exposition aux rayonnements est-elle significative dans la vraie vie, hors démonstration contrôlée ? Les équipes y gagnent-elles un confort suffisant pour en faire un outil attractif à long terme ? Et surtout, les patients en tirent-ils un bénéfice clinique mesurable ?
À moyen terme, les autorités de santé et les sociétés savantes auront elles aussi un rôle décisif. Il ne suffit pas d’autoriser un dispositif ; il faut l’inscrire dans un cadre d’usage. Cela suppose des recommandations, des critères de qualité, éventuellement des certifications de formation et, bien sûr, une réflexion sur le remboursement. Dans tous les pays, l’adoption large d’une innovation médicale dépend moins de sa brillance technologique que de son inscription dans l’économie concrète du soin.
La Corée du Sud est coutumière de ce double langage, à la fois très volontariste sur le plan industriel et très attentive à la réputation internationale de ses standards. Dans le cinéma, la musique ou les séries, cette stratégie a produit la vague coréenne, la fameuse Hallyu, qui a conquis les publics du monde entier. En santé, la logique est différente : on ne conquiert pas les marchés par l’émotion ou l’image, mais par la preuve. Si Séoul veut faire de sa robotique médicale une nouvelle vitrine d’excellence, il lui faudra des publications solides, des résultats reproduits et une réputation de fiabilité sans faille.
Au-delà du symbole, un test pour la prochaine phase de la puissance coréenne
L’entrée en usage clinique du premier robot coréen de cardiologie interventionnelle raconte, en creux, l’évolution d’un pays. La Corée du Sud n’est plus seulement cette puissance de l’électronique grand public, de la K-pop, des dramas ou des cosmétiques qui fascine les jeunes publics francophones. Elle cherche désormais à imposer sa marque dans des domaines moins visibles, mais stratégiquement plus lourds : les biotechnologies, les médicaments innovants, la santé numérique et les équipements médicaux avancés.
Pour les observateurs francophones, cette actualité mérite attention parce qu’elle combine trois dimensions au cœur des débats contemporains : l’innovation, la souveraineté et l’équité. L’innovation, car elle pose la question du sens réel du progrès médical. La souveraineté, parce qu’elle illustre l’importance de maîtriser des chaînes technologiques sensibles. L’équité, enfin, car toute innovation de pointe doit tôt ou tard répondre à une question simple : qui en bénéficiera vraiment ? Quelques grands centres urbains très dotés, ou un système de santé plus large ?
Rien ne dit encore que ce robot bouleversera la cardiologie coréenne. Rien ne permet non plus d’affirmer qu’il sera exporté demain comme les smartphones ou les voitures de la péninsule. Mais une ligne a été franchie. Le débat n’est plus de savoir si la Corée du Sud peut produire ce type de technologie ; il est désormais de déterminer si elle peut la faire entrer durablement dans le quotidien hospitalier, avec des résultats suffisamment convaincants pour résister à l’examen des médecins, des régulateurs et des payeurs.
En Europe comme en Afrique francophone, où les systèmes de santé font face à des arbitrages budgétaires serrés et à une demande croissante de modernisation, cette histoire coréenne agit comme un miroir. Elle rappelle qu’en médecine, la modernité ne se résume ni au prestige des machines ni au récit national qui les entoure. Elle se mesure à quelque chose de plus humble et de plus exigeant : la capacité d’un outil à rendre le soin plus sûr, plus soutenable, plus accessible et plus humain. C’est à cette aune, et à elle seule, que le nouveau robot coréen sera jugé.


0 Commentaires